Okres ciąży to czas szczególnej troski o zdrowie zarówno matki, jak i rozwijającego się dziecka. Infekcje wirusowe w ciąży mogą stanowić poważne zagrożenie dla prawidłowego rozwoju płodu, zwłaszcza gdy do zakażenia dochodzi w pierwszym trymestrze. Różyczka, półpasiec czy wirus cytomegalii (CMV) należą do patogenów, które mogą przenikać przez barierę łożyskową i powodować poważne komplikacje rozwojowe. W tym artykule przedstawiamy kompleksowe informacje na temat najczęstszych infekcji wirusowych, ich objawów, metod diagnostyki oraz sposobów zapobiegania potencjalnym zagrożeniom dla płodu [1].
Różyczka w ciąży – poważne zagrożenie dla rozwoju płodu
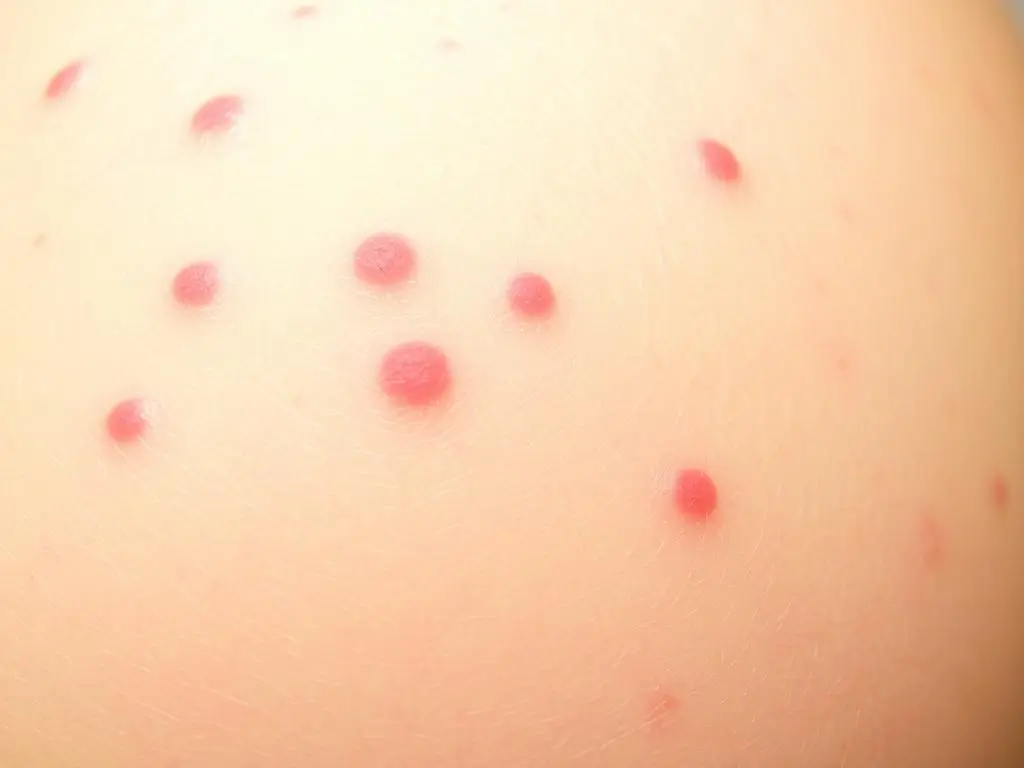
Charakterystyczna wysypka różyczkowa – jeden z głównych objawów zakażenia
Różyczka to choroba wirusowa wywoływana przez togawirusa z rodzaju Rubivirus. U dorosłych i dzieci przebiega zwykle łagodnie, jednak zakażenie kobiety ciężarnej może mieć dramatyczne konsekwencje dla rozwijającego się płodu. Ryzyko transmisji wirusa przez łożysko jest szczególnie wysokie w pierwszym trymestrze ciąży [4].
Objawy różyczki u ciężarnej
Zakażenie różyczką u kobiet w ciąży może przebiegać bezobjawowo lub dawać łagodne objawy, takie jak:
- Drobna, różowa wysypka rozpoczynająca się na twarzy i rozprzestrzeniająca się na tułów
- Niewielka gorączka (do 38°C)
- Powiększenie węzłów chłonnych, szczególnie za uszami i na karku
- Ból gardła i objawy przypominające przeziębienie
- Ból i zapalenie stawów (częściej u dorosłych kobiet)
Zespół różyczki wrodzonej – konsekwencje dla płodu
Zakażenie płodu wirusem różyczki może prowadzić do rozwoju zespołu różyczki wrodzonej (CRS – Congenital Rubella Syndrome). Ryzyko wystąpienia wad wrodzonych jest ściśle związane z momentem zakażenia matki:
| Okres ciąży | Ryzyko wad wrodzonych | Najczęstsze powikłania |
| 1-8 tydzień | 90-100% | Pełnoobjawowy zespół różyczki wrodzonej |
| 9-12 tydzień | 50-60% | Głuchota, wady serca, zaćma |
| 13-20 tydzień | 20-30% | Głównie głuchota |
| Po 20 tygodniu | Minimalne | Rzadko występują istotne wady |
Klasyczna triada objawów zespołu różyczki wrodzonej obejmuje wady serca, zaćmę oraz głuchotę. Dodatkowo mogą wystąpić: małogłowie, opóźnienie rozwoju psychoruchowego, zapalenie mózgu, zaburzenia wzrostu, zapalenie wątroby, trombocytopenia oraz charakterystyczne zmiany skórne [5].
Diagnostyka i interpretacja wyników
Diagnostyka różyczki opiera się głównie na badaniach serologicznych, które pozwalają wykryć obecność przeciwciał przeciwko wirusowi różyczki:
- Przeciwciała IgM – pojawiają się w ciągu 5-7 dni od zakażenia i utrzymują się przez około 6-8 tygodni. Ich obecność świadczy o świeżym zakażeniu.
- Przeciwciała IgG – pojawiają się później, ale utrzymują się przez całe życie. Ich obecność może świadczyć o przebytym zakażeniu lub szczepieniu.
Interpretacja wyniku wirus różyczki IgG dodatni w ciąży zależy od miana przeciwciał oraz dynamiki ich zmian. Stabilne, wysokie miano IgG przy braku IgM zwykle świadczy o odporności nabytej przed ciążą (po szczepieniu lub przebytej infekcji) i nie stanowi zagrożenia dla płodu [6].
Uwaga: Kobiety planujące ciążę powinny sprawdzić swój status immunologiczny przeciwko różyczce. W przypadku braku odporności zaleca się szczepienie minimum 3 miesiące przed planowanym poczęciem.
Półpasiec w ciąży – co powinnaś wiedzieć?
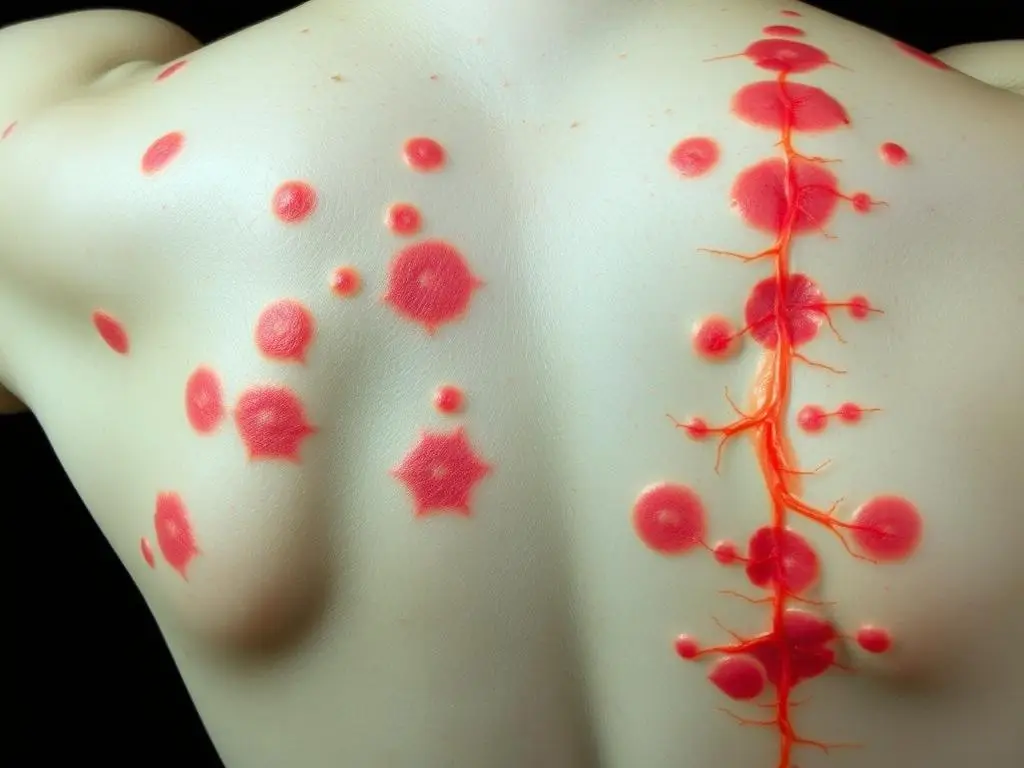
Charakterystyczne zmiany skórne w przebiegu półpaśca układające się wzdłuż dermatomu
Półpasiec (herpes zoster) jest chorobą wywoływaną przez reaktywację wirusa ospy wietrznej i półpaśca (Varicella-Zoster Virus, VZV), który po przebyciu ospy wietrznej pozostaje w zwojach nerwowych w stanie uśpienia. Reaktywacja wirusa może nastąpić wiele lat później, szczególnie w okresach obniżonej odporności [7].
Półpasiec a ospa wietrzna – kluczowe różnice
Ospa wietrzna
- Pierwotne zakażenie wirusem VZV
- Wysypka rozsiana po całym ciele
- Wysoka zakaźność
- Najczęściej chorują dzieci
- Może być bardzo niebezpieczna dla płodu, zwłaszcza przy zakażeniu w I i II trymestrze ciąży
Półpasiec
- Reaktywacja wirusa VZV
- Wysypka ograniczona do jednego dermatomu (obszaru unerwionego przez jeden nerw)
- Niższa zakaźność niż ospa wietrzna
- Częściej występuje u osób starszych i z obniżoną odpornością
- Zwykle nie stanowi bezpośredniego zagrożenia dla płodu
Czy można zarazić się półpaścem przez dotyk?
Półpasiec sam w sobie nie jest bezpośrednio zaraźliwy – nie można „złapać półpaśca” od osoby chorej. Jednak płyn z pęcherzyków półpaśca zawiera aktywny wirus VZV, który może wywołać ospę wietrzną u osoby, która nigdy wcześniej na nią nie chorowała i nie była szczepiona [8].
Osoba, która przebyła ospę wietrzną lub została zaszczepiona przeciwko VZV, ma przeciwciała chroniące przed ponownym zakażeniem i nie zarazi się od osoby z półpaścem.
Półpasiec w ciąży – ryzyko dla płodu
W przeciwieństwie do pierwotnego zakażenia wirusem ospy wietrznej, półpasiec w ciąży rzadko stanowi bezpośrednie zagrożenie dla płodu. Wynika to z faktu, że kobieta posiada już przeciwciała przeciwko wirusowi VZV, które przechodzą przez łożysko i chronią dziecko [9].
Ważne: Jeśli masz półpasiec w ciąży, skonsultuj się z lekarzem. Choć ryzyko dla płodu jest niskie, lekarz może zalecić leczenie przeciwwirusowe, aby złagodzić objawy i skrócić czas trwania choroby.
Leczenie półpaśca w ciąży obejmuje głównie łagodzenie objawów oraz, w niektórych przypadkach, stosowanie leków przeciwwirusowych (acyklowir), które są względnie bezpieczne w ciąży, zwłaszcza gdy potencjalne korzyści przewyższają ryzyko [10].
Cytomegalia (CMV) – najczęstsza infekcja wrodzona
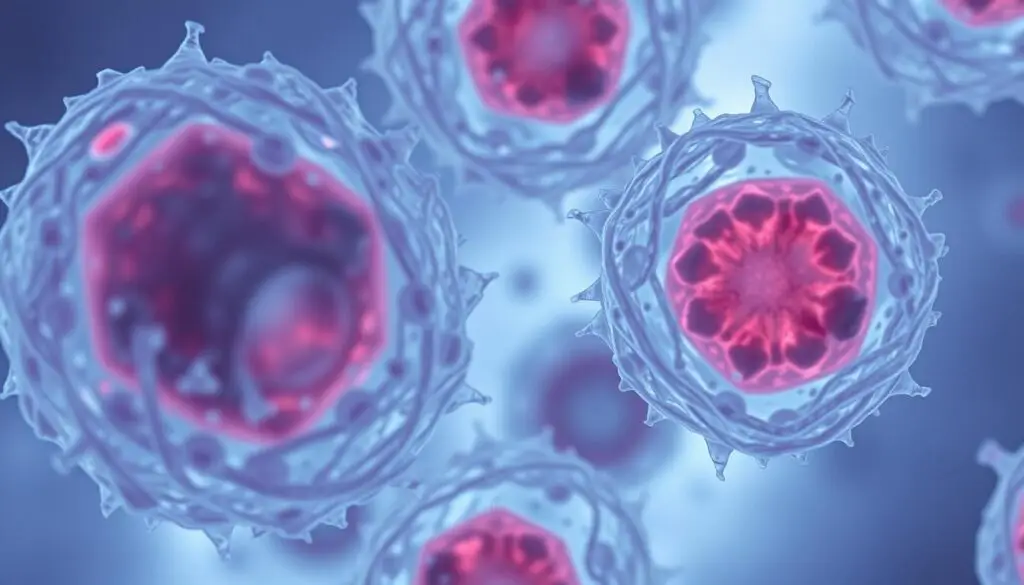
Komórki zakażone wirusem cytomegalii z charakterystycznymi wtrętami wewnątrzjądrowymi przypominającymi „sowie oczy”
Cytomegalia (CMV) jest chorobą wywoływaną przez wirusa cytomegalii należącego do rodziny Herpesviridae. Jest to najczęstsza infekcja wrodzona, dotykająca około 1 na 100-200 noworodków. Wirus CMV jest szeroko rozpowszechniony w populacji – szacuje się, że do 60-80% dorosłych w Europie Centralnej przeszło zakażenie tym wirusem [11].
Drogi zakażenia CMV
Wirus cytomegalii przenosi się poprzez:
- Kontakt ze śliną, moczem, wydzieliną z dróg rodnych, nasieniem
- Transfuzje krwi i przeszczepy narządów
- Drogę wertykalną (z matki na dziecko) – przez łożysko, podczas porodu lub w trakcie karmienia piersią
Szczególnie narażone na zakażenie CMV są kobiety pracujące z małymi dziećmi (nauczycielki przedszkolne, opiekunki) oraz matki małych dzieci uczęszczających do żłobka lub przedszkola [12].
Interpretacja wyniku CMV IgG dodatni w ciąży
Schemat interpretacji wyników badań serologicznych w kierunku CMV w ciąży
Diagnostyka zakażenia CMV opiera się głównie na badaniach serologicznych:
- CMV IgG dodatni, IgM ujemny – świadczy o przebytym zakażeniu w przeszłości. Obecność przeciwciał IgG zapewnia pewien stopień ochrony przed ponownym zakażeniem i zmniejsza ryzyko transmisji wirusa do płodu.
- CMV IgG ujemny, IgM ujemny – brak kontaktu z wirusem w przeszłości, podatność na pierwotne zakażenie.
- CMV IgG dodatni, IgM dodatni – może świadczyć o świeżym zakażeniu, reaktywacji wirusa lub utrzymywaniu się przeciwciał IgM (nawet do 18 miesięcy po zakażeniu). Wymaga dalszej diagnostyki, w tym badania awidności przeciwciał IgG.
Pierwotne zakażenie CMV w ciąży niesie znacznie większe ryzyko dla płodu (30-40% transmisji) niż reaktywacja lub reinfekcja (około 1-3% transmisji) [13].
Konsekwencje zakażenia CMV dla płodu
Wrodzona cytomegalia może prowadzić do szeregu powikłań, choć około 85-90% zakażonych noworodków nie wykazuje żadnych objawów przy urodzeniu. Wśród możliwych konsekwencji wymienia się:
- Zaburzenia słuchu (najczęstsze powikłanie, może rozwinąć się z opóźnieniem)
- Małogłowie i inne wady rozwojowe mózgu
- Zwapnienia śródczaszkowe
- Zaburzenia widzenia i chorioretinitis
- Opóźnienie wzrostu wewnątrzmacicznego
- Powiększenie wątroby i śledziony
- Trombocytopenia i niedokrwistość
- Opóźnienie rozwoju psychoruchowego
Uwaga: Nawet u dzieci bez objawów przy urodzeniu mogą rozwinąć się późne powikłania, szczególnie utrata słuchu. Dlatego dzieci z wrodzoną cytomegalią wymagają długoterminowej obserwacji.
Wirusowe zapalenie wątroby typu B w ciąży
Model wirusa zapalenia wątroby typu B (HBV) z widoczną strukturą cząsteczki wirusowej
Wirusowe zapalenie wątroby typu B (WZW B) jest chorobą zakaźną wywoływaną przez wirusa HBV. Zakażenie tym wirusem w ciąży może mieć poważne konsekwencje zarówno dla matki, jak i dla dziecka. Wirus HBV przenosi się głównie przez krew i inne płyny ustrojowe [14].
Interpretacja wyników badań – antygen HBs ujemny i niereaktywny
W ramach standardowej opieki prenatalnej każda kobieta ciężarna jest badana w kierunku zakażenia HBV. Podstawowym markerem jest antygen powierzchniowy wirusa (HBsAg):
- Antygen HBs ujemny (niereaktywny) – oznacza brak aktywnego zakażenia wirusem HBV. Jest to wynik prawidłowy, wskazujący, że kobieta nie jest zakażona wirusem zapalenia wątroby typu B.
- Antygen HBs dodatni (reaktywny) – świadczy o aktywnym zakażeniu HBV. W takim przypadku konieczne są dalsze badania i konsultacja z hepatologiem.
Terminy „ujemny” i „niereaktywny” są używane zamiennie w kontekście badań HBsAg i oznaczają to samo – brak wykrywalnego antygenu HBs we krwi [15].
Ryzyko zakażenia wertykalnego HBV
Transmisja wirusa HBV z matki na dziecko (zakażenie wertykalne) następuje głównie podczas porodu. Ryzyko zakażenia noworodka zależy od statusu replikacji wirusa u matki:
- U matek HBsAg(+) i HBeAg(+) ryzyko zakażenia dziecka wynosi 70-90%
- U matek HBsAg(+) i HBeAg(-) ryzyko spada do 10-40%
Bez odpowiedniej profilaktyki, około 90% zakażonych noworodków rozwinie przewlekłe zakażenie HBV, które może prowadzić do marskości wątroby i raka wątrobowokomórkowego w późniejszym życiu [16].
Profilaktyka zakażenia wertykalnego HBV
Schemat profilaktyki zakażenia wertykalnego HBV u noworodka
Profilaktyka zakażenia wertykalnego HBV obejmuje:
- Badanie wszystkich kobiet ciężarnych w kierunku HBsAg
- W przypadku dodatniego wyniku HBsAg u matki:
- Podanie noworodkowi swoistej immunoglobuliny anty-HBs (HBIG) w ciągu 12 godzin po porodzie
- Rozpoczęcie szczepienia przeciwko HBV w ciągu 24 godzin po porodzie
- Kontynuacja szczepienia zgodnie z kalendarzem szczepień
- U matek z wysokim poziomem wiremii można rozważyć leczenie przeciwwirusowe w trzecim trymestrze ciąży
Prawidłowo przeprowadzona profilaktyka zmniejsza ryzyko zakażenia wertykalnego o ponad 95% [17].
Profilaktyka infekcji wirusowych w ciąży

Konsultacja lekarska dotycząca profilaktyki infekcji wirusowych w ciąży
Zapobieganie infekcjom wirusowym w ciąży jest kluczowe dla ochrony zdrowia zarówno matki, jak i dziecka. Poniżej przedstawiamy najważniejsze zasady profilaktyki [18]:
Szczepienia przed ciążą
Idealna sytuacja to sprawdzenie statusu immunologicznego i uzupełnienie szczepień przed zajściem w ciążę:
- Różyczka – szczepienie MMR minimum 3 miesiące przed planowaną ciążą
- Ospa wietrzna – szczepienie minimum 1 miesiąc przed planowaną ciążą
- WZW B – pełny cykl szczepienia (3 dawki)
Badania w kierunku infekcji wirusowych w ciąży
W ramach standardowej opieki prenatalnej wykonuje się szereg badań, które pozwalają wykryć potencjalne zakażenia:
- Badanie w kierunku HBsAg (WZW B)
- Badanie w kierunku przeciwciał przeciwko różyczce
- Badanie w kierunku HIV
- W niektórych przypadkach – badania w kierunku CMV i toksoplazmozy
Zasady higieny i unikanie ekspozycji
Profilaktyka CMV
- Dokładne mycie rąk po kontakcie z dziećmi, szczególnie po zmianie pieluch
- Unikanie dzielenia się sztućcami, naczyniami i żywnością z małymi dziećmi
- Unikanie kontaktu ze śliną i moczem dzieci
- Czyszczenie zabawek i powierzchni, które mogły mieć kontakt ze śliną lub moczem
Profilaktyka innych infekcji
- Unikanie kontaktu z osobami chorymi na choroby zakaźne
- Unikanie surowego mięsa, niepasteryzowanych produktów mlecznych
- Dokładne mycie owoców i warzyw
- Stosowanie repelentów przeciwko komarom w rejonach endemicznych dla chorób przenoszonych przez owady
Najskuteczniejszą metodą zapobiegania wrodzonym infekcjom wirusowym jest planowanie ciąży, które umożliwia wcześniejsze uzupełnienie szczepień i nabycie odporności.
Podsumowanie

Konsultacja wyników badań w kierunku infekcji wirusowych z lekarzem prowadzącym ciążę
Infekcje wirusowe w ciąży stanowią istotne zagrożenie dla prawidłowego rozwoju płodu, szczególnie gdy do zakażenia dochodzi w pierwszym trymestrze. Różyczka, półpasiec, cytomegalia i wirusowe zapalenie wątroby typu B to patogeny, które mogą prowadzić do poważnych powikłań, w tym wad wrodzonych, zaburzeń rozwojowych i utraty ciąży [19].
Kluczowe znaczenie ma profilaktyka przedkoncepcyjna, obejmująca szczepienia i badania serologiczne przed planowaną ciążą. W trakcie ciąży należy przestrzegać zasad higieny i unikać potencjalnych źródeł zakażenia. Regularne badania prenatalne pozwalają na wczesne wykrycie ewentualnych infekcji i wdrożenie odpowiedniego postępowania [20].
W przypadku podejrzenia infekcji wirusowej w ciąży, należy niezwłocznie skonsultować się z lekarzem prowadzącym. Wczesna diagnostyka i odpowiednie postępowanie mogą znacząco zmniejszyć ryzyko powikłań zarówno dla matki, jak i dla dziecka.
Najczęściej zadawane pytania
Czy przebycie różyczki przed ciążą chroni dziecko przed zakażeniem?
Tak, przebycie różyczki przed ciążą lub szczepienie przeciwko różyczce zapewnia długotrwałą odporność, która chroni zarówno matkę, jak i płód przed zakażeniem. Przeciwciała IgG przeciwko wirusowi różyczki przenikają przez łożysko i chronią rozwijające się dziecko. Dlatego tak ważne jest sprawdzenie statusu immunologicznego przed planowaną ciążą i ewentualne zaszczepienie się minimum 3 miesiące przed poczęciem.
Czy można zarazić się półpaścem przez dotyk od osoby chorej?
Nie można „złapać półpaśca” przez dotyk od osoby chorej. Półpasiec jest wynikiem reaktywacji wirusa ospy wietrznej (VZV), który już wcześniej znajdował się w organizmie. Natomiast osoba, która nigdy nie chorowała na ospę wietrzną i nie była szczepiona, może zarazić się wirusem VZV od osoby z półpaścem i w konsekwencji zachorować na ospę wietrzną. Zakażenie następuje przez kontakt z płynem z pęcherzyków, nie przez zwykły dotyk nieuszkodzonej skóry.
Co oznacza wynik CMV IgG dodatni w ciąży?
Wynik CMV IgG dodatni w ciąży oznacza, że kobieta miała kontakt z wirusem cytomegalii w przeszłości i posiada przeciwciała. Jest to korzystna sytuacja, ponieważ obecność przeciwciał IgG zapewnia pewien stopień ochrony przed ponownym zakażeniem i zmniejsza ryzyko transmisji wirusa do płodu. Ryzyko zakażenia płodu przy reaktywacji lub reinfekcji CMV u matki z dodatnimi przeciwciałami IgG wynosi około 1-3%, podczas gdy przy pierwotnym zakażeniu w ciąży ryzyko to wzrasta do 30-40%.
Czy antygen HBs ujemny oznacza to samo co niereaktywny?
Tak, terminy „antygen HBs ujemny” i „antygen HBs niereaktywny” są używane zamiennie i oznaczają to samo – brak wykrywalnego antygenu powierzchniowego wirusa zapalenia wątroby typu B (HBsAg) we krwi. Jest to wynik prawidłowy, wskazujący na brak aktywnego zakażenia wirusem HBV. Różne laboratoria mogą używać różnej terminologii w opisie wyników, ale znaczenie kliniczne jest identyczne.
Jakie badania w kierunku infekcji wirusowych są rutynowo wykonywane w ciąży?
W ramach standardowej opieki prenatalnej w Polsce rutynowo wykonuje się następujące badania w kierunku infekcji wirusowych:
- Badanie w kierunku antygenu HBs (WZW B) – w pierwszym trymestrze
- Badanie w kierunku przeciwciał przeciwko różyczce (IgG i IgM) – w pierwszym trymestrze
- Badanie w kierunku HIV – w pierwszym trymestrze i powtórnie w trzecim trymestrze
- Badanie w kierunku kiły (VDRL) – w pierwszym i trzecim trymestrze
Badania w kierunku CMV, toksoplazmozy i innych infekcji nie są wykonywane rutynowo u wszystkich ciężarnych, ale mogą być zlecone w przypadku objawów klinicznych, nieprawidłowości w badaniach USG lub w grupach podwyższonego ryzyka.
Źródła
[1] Nigro G, Adler SP. Cytomegalovirus infections during pregnancy. Current Opinion in Obstetrics and Gynecology. 2011;23(2):123-128. https://journals.lww.com/co-obgyn/Abstract/2011/04000/Cytomegalovirus_infections_during_pregnancy.10.aspx
[2] Silasi M, Cardenas I, Kwon JY, et al. Viral infections during pregnancy. American Journal of Reproductive Immunology. 2015;73(3):199-213. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4610031/
[3] Bouthry E, Picone O, Hamdi G, et al. Rubella and pregnancy: diagnosis, management and outcomes. Prenatal Diagnosis. 2014;34(13):1246-1253. https://obgyn.onlinelibrary.wiley.com/doi/10.1002/pd.4467
[4] De Santis M, Cavaliere AF, Straface G, Caruso A. Rubella infection in pregnancy. Reproductive Toxicology. 2006;21(4):390-398. https://www.sciencedirect.com/science/article/abs/pii/S0890623805001255
[5] Lambert N, Strebel P, Orenstein W, et al. Rubella. The Lancet. 2015;385(9984):2297-2307. https://www.thelancet.com/journals/lancet/article/PIIS0140-6736(14)60539-0/fulltext
[6] Narodowy Instytut Zdrowia Publicznego – Państwowy Zakład Higieny. Szczepienia przeciw różyczce. 2023. https://szczepienia.pzh.gov.pl/szczepionki/rozyczka/
[7] Sauerbrei A, Wutzler P. Herpes simplex and varicella-zoster virus infections during pregnancy: current concepts of prevention, diagnosis and therapy. Part 2: Varicella-zoster virus infections. Medical Microbiology and Immunology. 2007;196(2):95-102. https://link.springer.com/article/10.1007/s00430-006-0032-z
[8] Cohen JI. Clinical practice: Herpes zoster. The New England Journal of Medicine. 2013;369(3):255-263. https://www.nejm.org/doi/full/10.1056/NEJMcp1302674
[9] Enders G, Miller E, Cradock-Watson J, et al. Consequences of varicella and herpes zoster in pregnancy: prospective study of 1739 cases. The Lancet. 1994;343(8912):1548-1551. https://www.thelancet.com/journals/lancet/article/PIIS0140-6736(94)92943-2/fulltext
[10] Polskie Towarzystwo Ginekologów i Położników. Rekomendacje dotyczące postępowania w przypadku zakażeń wirusowych w położnictwie. 2021. https://www.ptgin.pl/rekomendacje-ptgip

redaktorka naczelna i serce serwisu WyprawkaMama.pl. Z wykształcenia pedagożka, z pasji – odkrywczyni prostych rozwiązań na skomplikowane rodzicielskie pytania. Prywatnie mama dwójki energicznych maluchów, która wierzy, że w macierzyństwie najważniejsze są spokój, dobra organizacja i filiżanka ciepłej kawy (wypita w całości!). Na co dzień testuje, pisze i dzieli się sprawdzonymi sposobami na to, by podróż zwana rodzicielstwem była jak najpiękniejszą przygodą.