Opryszczka w ciąży to problem, który dotyka znaczną część kobiet oczekujących dziecka. Zakażenie wirusem opryszczki (HSV) może wywoływać niepokój ze względu na potencjalne ryzyko dla rozwijającego się płodu. Zarówno opryszczka wargowa (HSV-1), jak i genitalna (HSV-2) wymagają szczególnej uwagi w okresie ciąży. W tym artykule omówimy bezpieczne metody leczenia, zalecane leki oraz sposoby minimalizowania ryzyka powikłań [1].
Spis treści
- Czym jest wirus opryszczki i jak wpływa na ciążę?
- Rodzaje opryszczki w ciąży i ich objawy
- Czy opryszczka w ciąży jest niebezpieczna dla dziecka?
- Leczenie opryszczki w ciąży – bezpieczne metody i leki
- Jak zapobiegać opryszczce w ciąży?
- Opryszczka w poszczególnych trymestrach ciąży
- Poród i okres poporodowy a opryszczka
- Najczęściej zadawane pytania
- Źródła
Czym jest wirus opryszczki i jak wpływa na ciążę?
Wirus opryszczki (Herpes Simplex Virus) występuje w dwóch głównych typach. HSV-1 najczęściej wywołuje opryszczkę wargową, natomiast HSV-2 odpowiada głównie za opryszczkę narządów płciowych. Oba typy wirusa mogą jednak wywoływać zmiany w nietypowych lokalizacjach [2].
Po pierwotnym zakażeniu wirus pozostaje w organizmie w stanie uśpienia w zwojach nerwowych. Pod wpływem różnych czynników, takich jak stres, osłabienie odporności czy ekspozycja na promienie UV, może dochodzić do reaktywacji wirusa i nawrotów choroby [3].
W kontekście ciąży, opryszczka budzi szczególne obawy ze względu na możliwość przeniesienia wirusa na dziecko. Ryzyko to jest najwyższe w przypadku pierwotnego zakażenia w trzecim trymestrze ciąży oraz gdy aktywne zmiany występują w okolicy narządów płciowych podczas porodu [4].
Rodzaje opryszczki w ciąży i ich objawy
Opryszczka wargowa w ciąży
Opryszczka wargowa (HSV-1) objawia się charakterystycznymi pęcherzykami w okolicy ust, które poprzedzone są uczuciem mrowienia, pieczenia lub swędzenia. Pęcherzyki te są wypełnione płynem surowiczym, a po pęknięciu tworzą nadżerki pokrywające się strupami. Proces gojenia trwa zwykle 7-10 dni [5].
Opryszczka wargowa w ciąży zazwyczaj nie stanowi bezpośredniego zagrożenia dla płodu, jednak wymaga ostrożności po porodzie, aby nie doszło do przeniesienia wirusa na noworodka. Szczególnie ważne jest zabezpieczanie aktywnych zmian i przestrzeganie zasad higieny [6].
Opryszczka narządów płciowych w ciąży
Opryszczka narządów płciowych (najczęściej HSV-2) manifestuje się pęcherzykami w okolicy narządów płciowych, odbytu, pośladków i wewnętrznej strony ud. Zakażeniu mogą towarzyszyć objawy ogólne, takie jak gorączka, bóle mięśniowe i powiększenie węzłów chłonnych [7].
Ten rodzaj opryszczki w ciąży jest znacznie bardziej niebezpieczny, szczególnie w przypadku pierwotnego zakażenia w trzecim trymestrze. Istnieje wówczas ryzyko przeniesienia wirusa na dziecko podczas porodu naturalnego, co może prowadzić do poważnych powikłań [8].
Czy opryszczka w ciąży jest niebezpieczna dla dziecka?

Wpływ opryszczki na przebieg ciąży i zdrowie dziecka zależy od kilku czynników, w tym typu wirusa, momentu zakażenia oraz tego, czy jest to infekcja pierwotna czy nawrotowa [9].
Opryszczka wargowa a bezpieczeństwo płodu
Opryszczka wargowa w ciąży (HSV-1) zwykle nie stanowi bezpośredniego zagrożenia dla rozwijającego się płodu. Ryzyko przeniesienia wirusa przez łożysko jest minimalne. Należy jednak zachować ostrożność po porodzie, aby uniknąć kontaktu noworodka z aktywnymi zmianami [10].
Opryszczka genitalna a ryzyko dla płodu
Opryszczka narządów płciowych stanowi znacznie większe zagrożenie, szczególnie w przypadku pierwotnego zakażenia w trzecim trymestrze. Ryzyko przeniesienia wirusa na dziecko podczas porodu naturalnego wynosi wówczas około 30-50%. W przypadku nawrotowej opryszczki genitalnej ryzyko to spada do około 1-3% [11].
Zakażenie noworodka wirusem HSV może prowadzić do trzech głównych postaci klinicznych:
- Postać zlokalizowana – zmiany skórne, w jamie ustnej i na spojówkach
- Zapalenie ośrodkowego układu nerwowego – może prowadzić do trwałych uszkodzeń mózgu
- Zakażenie uogólnione – obejmuje wiele narządów wewnętrznych, charakteryzuje się wysoką śmiertelnością
Zakażenie wewnątrzmaciczne w czasie ciąży występuje niezwykle rzadko, ale może prowadzić do poważnych wad rozwojowych płodu [12].
Leczenie opryszczki w ciąży – bezpieczne metody i leki
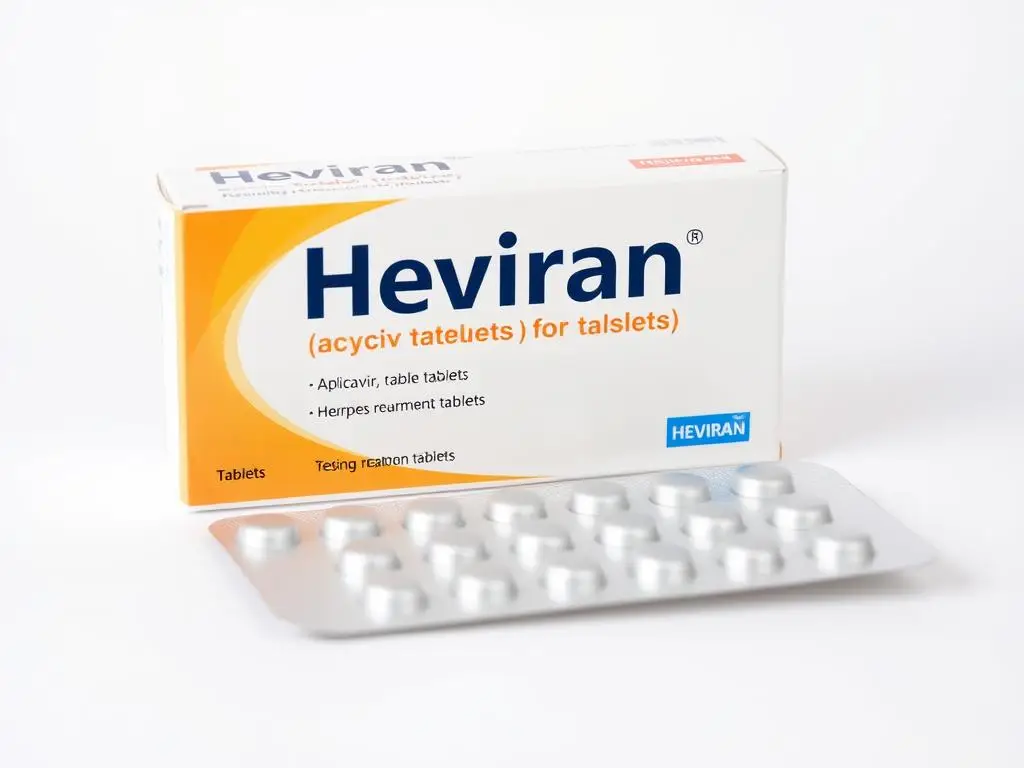
Leczenie opryszczki u kobiet ciężarnych wymaga szczególnej ostrożności, ale istnieją bezpieczne i skuteczne metody terapii [13].
Leki przeciwwirusowe bezpieczne w ciąży
Podstawowym lekiem stosowanym w leczeniu opryszczki w ciąży jest acyklowir (np. Heviran). Jest to lek przeciwwirusowy, który hamuje namnażanie się wirusa HSV. Badania potwierdziły bezpieczeństwo stosowania acyklowiru w II i III trymestrze ciąży. W przypadku I trymestru, lek podaje się, gdy korzyści przewyższają potencjalne ryzyko [14].
Inne leki przeciwwirusowe, takie jak walacyklowir i famcyklowir, również mogą być stosowane w ciąży, jednak acyklowir pozostaje lekiem pierwszego wyboru ze względu na największą ilość danych dotyczących bezpieczeństwa [15].
| Lek | Dawkowanie w ciąży | Bezpieczeństwo | Zastosowanie |
| Acyklowir (Heviran) | 200-400 mg 3-5 razy dziennie | Najlepiej przebadany, bezpieczny w II i III trymestrze | Leczenie i profilaktyka opryszczki |
| Walacyklowir | 500-1000 mg 2 razy dziennie | Mniej danych, stosowany gdy korzyści przewyższają ryzyko | Leczenie opryszczki o cięższym przebiegu |
| Famcyklowir | 250 mg 3 razy dziennie | Najmniej danych dotyczących bezpieczeństwa w ciąży | Rzadko stosowany w ciąży |
Formy podania leków na opryszczkę
Leki przeciwwirusowe mogą być stosowane w różnych formach:
- Doustnie (tabletki) – najbardziej skuteczna forma, zalecana w ciąży
- Miejscowo (maści, kremy) – mniej skuteczne, ale pomocne przy łagodnych objawach
- Plastry na opryszczkę – mogą przyspieszyć gojenie i zmniejszyć ryzyko przeniesienia wirusa
W przypadku ciężkich zakażeń może być konieczne dożylne podawanie acyklowiru w warunkach szpitalnych [16].
Profilaktyka opryszczki w ciąży
U kobiet z nawracającą opryszczką narządów płciowych zaleca się profilaktyczne stosowanie acyklowiru od 36. tygodnia ciąży. Takie postępowanie znacząco zmniejsza ryzyko nawrotu opryszczki w okresie okołoporodowym i konieczności wykonania cięcia cesarskiego [17].
Podobne podejście można rozważyć u kobiet z częstymi nawrotami opryszczki wargowej, aby zminimalizować ryzyko zakażenia noworodka po porodzie [18].
Jak zapobiegać opryszczce w ciąży?

Zapobieganie opryszczce w ciąży obejmuje zarówno unikanie pierwotnego zakażenia, jak i zapobieganie nawrotom u kobiet już zakażonych [19].
Unikanie pierwotnego zakażenia
Kobiety, które nigdy nie chorowały na opryszczkę, powinny w czasie ciąży:
- Unikać bliskiego kontaktu z osobami z aktywnymi zmianami opryszczkowymi
- Nie dzielić się przedmiotami osobistego użytku (sztućce, ręczniki, pomadki)
- Unikać kontaktów seksualnych z partnerami z aktywną opryszczką genitalną
- Stosować prezerwatywy podczas kontaktów seksualnych (choć nie dają one 100% ochrony)
Zapobieganie nawrotom opryszczki

Kobiety z nawracającą opryszczką powinny unikać czynników wyzwalających nawroty, takich jak:
- Stres fizyczny i emocjonalny
- Przemęczenie i brak snu
- Ekspozycja na promienie UV (słońce)
- Infekcje i osłabienie układu odpornościowego
- Niektóre pokarmy (np. orzechy, czekolada)
W przypadku częstych nawrotów opryszczki genitalnej lub wargowej, lekarz może zalecić profilaktyczne stosowanie acyklowiru w ostatnich tygodniach ciąży [20].
Opryszczka w poszczególnych trymestrach ciąży

Opryszczka w pierwszym trymestrze
Wystąpienie opryszczki w pierwszym trymestrze ciąży zwykle nie wiąże się ze zwiększonym ryzykiem poronienia czy wad rozwojowych płodu. Wcześniejsze obawy dotyczące wpływu pierwotnej infekcji HSV na wczesną ciążę nie zostały potwierdzone w nowszych badaniach [21].
W przypadku wystąpienia objawów opryszczki w pierwszym trymestrze, leczenie przeciwwirusowe jest rozważane, gdy korzyści przewyższają potencjalne ryzyko dla płodu [22].
Opryszczka w drugim trymestrze
W drugim trymestrze ciąży (14-27 tydzień) opryszczka wargowa nadal nie stanowi istotnego zagrożenia dla płodu. Przeciwciała matczyne przechodzą przez łożysko, zapewniając pewien stopień ochrony [23].
Leczenie przeciwwirusowe w tym okresie jest bezpieczniejsze niż w pierwszym trymestrze i zalecane w przypadku objawowej infekcji [24].
Opryszczka w trzecim trymestrze

Trzeci trymestr jest najbardziej krytycznym okresem w kontekście opryszczki. Pierwotne zakażenie HSV-2 w tym czasie wiąże się z najwyższym ryzykiem przeniesienia wirusa na dziecko podczas porodu (30-50%) [25].
Aktywna opryszczka narządów płciowych w okresie okołoporodowym jest wskazaniem do wykonania cięcia cesarskiego, aby zmniejszyć ryzyko zakażenia noworodka [26].
U kobiet z nawracającą opryszczką genitalną zaleca się profilaktyczne stosowanie acyklowiru od 36. tygodnia ciąży, co znacząco zmniejsza ryzyko nawrotu w czasie porodu [27].
Poród i okres poporodowy a opryszczka

Poród naturalny czy cesarskie cięcie?
Decyzja o sposobie porodu zależy od obecności aktywnych zmian opryszczkowych w okolicy narządów płciowych:
- Aktywna opryszczka genitalna w czasie porodu – wskazanie do cięcia cesarskiego
- Nawrotowa opryszczka genitalna bez widocznych zmian – możliwy poród naturalny
- Opryszczka wargowa – nie jest przeciwwskazaniem do porodu naturalnego
Cięcie cesarskie znacząco zmniejsza ryzyko przeniesienia wirusa HSV-2 na dziecko podczas porodu [28].
Karmienie piersią a opryszczka
Opryszczka (zarówno wargowa, jak i genitalna) nie jest przeciwwskazaniem do karmienia piersią. Należy jednak przestrzegać zasad higieny i unikać bezpośredniego kontaktu aktywnych zmian z dzieckiem [29].
Kobiety z opryszczką wargową powinny:
- Dokładnie myć ręce przed kontaktem z dzieckiem
- Zakrywać aktywne zmiany (np. maseczką)
- Unikać całowania dziecka i kontaktu zmian z jego skórą
Acyklowir przenika do mleka matki w niewielkich ilościach, ale jest uważany za bezpieczny podczas karmienia piersią [30].
Najczęściej zadawane pytania
Czy Heviran (acyklowir) jest bezpieczny w ciąży?
Co stosować na opryszczkę wargową w ciąży?
Czy opryszczka genitalna zawsze wymaga cesarskiego cięcia?
Jak rozpoznać pierwsze objawy opryszczki w ciąży?
Czy można zapobiec nawrotom opryszczki w ciąży?
Źródła
- Karowicz-Bilińska A, et al. Rekomendacje Polskiego Towarzystwa Ginekologicznego dotyczące postępowania w przypadku zakażenia wirusem HSV w położnictwie. Ginekol Pol. 2015;86:715-717. https://journals.viamedica.pl/ginekologia_polska/article/view/45549
- Biało-Wójcicka E, Majewski S, Łoza K. Zakażenie wirusem opryszczki pospolitej – badanie ankietowe dotyczące wiedzy na temat infekcji wirusem opryszczki wśród osób w wieku 18–35 lat. Przegl Dermatol 2015, 102, 8–13. https://www.termedia.pl/Zakazenie-wirusem-opryszczki-pospolitej-badanie-ankietowe-dotyczace-wiedzy-na-temat-infekcji-wirusem-opryszczki-wsrod-osob-w-wieku-18-35-lat,56,24889,0,0.html
- Lesiak A, Narbutt J. Kompleksowe leczenie opryszczki wargowej. Forum Derm. 2017; 3, 4: 147–151. https://journals.viamedica.pl/forum_dermatologicum/article/view/55883
- Straface G, et al. Herpes simplex virus infection in pregnancy. Infect Dis Obstet Gynecol. 2012;2012:385697. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3332182/
- James SH, Sheffield JS, Kimberlin DW. Mother-to-Child Transmission of Herpes Simplex Virus. J Pediatric Infect Dis Soc. 2014;3 Suppl 1:S19-23. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4164178/
- Brown ZA, et al. Effect of serologic status and cesarean delivery on transmission rates of herpes simplex virus from mother to infant. JAMA. 2003;289(2):203-9. https://jamanetwork.com/journals/jama/fullarticle/195842
- Majewska A, et al. Okołoporodowe zakażenia noworodków wywołane przez wirus opryszczki pospolitej (HSV – Herpes Simplex Virus) – obraz kliniczny, rozpoznanie i postępowanie terapeutyczne. Nowa Pediatria 4/2005, s. 118-122. http://www.nowapediatria.pl/wp-content/uploads/2014/11/np_2005_118-122.pdf
- Looker KJ, et al. First estimates of the global and regional incidence of neonatal herpes infection. Lancet Glob Health. 2017;5(3):e300-e309. https://www.thelancet.com/journals/langlo/article/PIIS2214-109X(16)30362-X/fulltext
- Anzivino E, et al. Herpes simplex virus infection in pregnancy and in neonate: status of art of epidemiology, diagnosis, therapy and prevention. Virol J. 2009;6:40. https://virologyj.biomedcentral.com/articles/10.1186/1743-422X-6-40
- Hammad WAB, Konje JC. Herpes simplex virus infection in pregnancy – An update. Eur J Obstet Gynecol Reprod Biol. 2021;259:38-45. https://www.ejog.org/article/S0301-2115(21)00049-7/fulltext

redaktorka naczelna i serce serwisu WyprawkaMama.pl. Z wykształcenia pedagożka, z pasji – odkrywczyni prostych rozwiązań na skomplikowane rodzicielskie pytania. Prywatnie mama dwójki energicznych maluchów, która wierzy, że w macierzyństwie najważniejsze są spokój, dobra organizacja i filiżanka ciepłej kawy (wypita w całości!). Na co dzień testuje, pisze i dzieli się sprawdzonymi sposobami na to, by podróż zwana rodzicielstwem była jak najpiękniejszą przygodą.